
Главная Обратная связь
Дисциплины:
Архитектура (936)
Биология (6393)
География (744)
История (25)
Компьютеры (1497)
Кулинария (2184)
Культура (3938)
Литература (5778)
Математика (5918)
Медицина (9278)
Механика (2776)
Образование (13883)
Политика (26404)
Правоведение (321)
Психология (56518)
Религия (1833)
Социология (23400)
Спорт (2350)
Строительство (17942)
Технология (5741)
Транспорт (14634)
Физика (1043)
Философия (440)
Финансы (17336)
Химия (4931)
Экология (6055)
Экономика (9200)
Электроника (7621)

Транспорт ЛС через гематоплацентарный барьер 2 часть
|
|
Механизм действия, эффект, побочное действие:
Солевые слабительные (магния сульфат и натрия сульфат) в ЖКТ диссоциируют с образованием ионов, которые плохо всасываются. Происходит повышение осматического давления в просвете кишечника, что препятствует абсорбции жидкой части химуса и пищеварительных соков. Объем содержимого кишечника увеличивается, что приводит к возбуждению механорецепторов. Перистальтика кишечника усиливается. Показания: остро наступивший запор, отравление химическими веществами. Послабляющее действие через 4-6 часов.
Препараты полиэтиленгликоля (форлакс, транзипег) обладают высокой молекулярной массой, не абсорбируются, способны набухать и удерживать много воды. Объем содержимого кишечника увеличивается, что приводит к возбуждению механорецепторов. Перистальтика кишечника усиливается. Эффект через 24-48 часов
Масло касторовое. В 12пк под влиянием липазы образуется рициноловая кислота, раздражающая рецепторы кишечника, нарушающая транспорт ионов, задерживающая всасывание воды. Эффект через 2-6 часов. Показания: остро возникший запор. Противопоказания: Отравление жирорастворимыми соединениями.
Препараты содержащие антрагликозиды, фенолфталиен, изафенин.
Показания: хронические запоры.
Препараты содержащие антрагликозиды( препараты коры крушины, корня ревня). Частично всасывается в тонкой кишке и выделяется в толстой , частично выделяется в толстой кишке под влиянием м/ф. Стимулируя рецепторы кишки и задерживая всасывания эликтролитов и воды, усиливает перистальтику. Послабляющее действие через 8-12 часов.
Препараты фенолфталиена (пурген) всасываются в тонкой кишке и затем выделяются в тлстой, где оказывают раздражающее действие на рецепторы и задерживают абсорбцию воды и электролитов. Послабляющее действие через 6-8 часов При длительном применение кумулирует и оказывает неблагоприятное действие на почки. В щелочной среде окрашивает мочу и экскременты в красный цвет.
Препараты изафенина (эулаксин, фенизан). Механизм действия аналогичен фенолфталеину, менее токсичен.
Синтетичские препараты (гутталакс). Оказывает стимулирующее действие на рецепторы, улучшает перистальтику. Эффект через 6-12 часов.
Размягчающие средства – синтетические полисахариды (лактулоза, сорбитол). В тонком кишечнике не всасываются. В толстом - метаболизируют с образованием органических кислот, которые не всасываются. Повышение осмотического давление приводит к стимуляции механорецепторов и соответственно к улучшению перистальтики.
Свечи глицериновые. Оказывают раздражающее действие на слизистую кишечникаи стимулируют сокращение прямой кишки. Эффект через 15-30 минут.
Вопрос 2. Антигипертензивные препараты, влияющие на РААС (Эналаприл, Каптоприл, Лозартан).
Классификация
Средства влияющие на РААС
1. Ингибиторы ренина
· Эналкирен
· Ремикирен
2. Ингибиторы АПФ
2.1. 1поколения
· каптоприл
2.2. 2 поколения
2.2.1. Карбоксилсодержащие препараты
· Эналаприл
· Лизиноприл
· Спираприл
2.2.2. Фосфорилсодержащие препараты
· Фозиноприл
2.2.3. Содержащие гидроксамовую кислоту
· идраприл
3. Ингибиторы ангиотензиновых рецепторов
3.1. Бифениловые производные тетразола
· Лозартан
· Ибезартан
· Кандезартан
· Тазозортан
3.2. небифениловые нететразоловые соединения
· телмисартан
· эпрозартан
3.3. негетероциклические соединения
· валсартан
4. ингибиторы вазопептидаз
· омапатрилат
Каптоприл.основное действие связано с уменьшением образования ангиотензина II. Это проявляется меньшей активацией ангиотензиновых рецепторов сосудов коры надпочечников, а также уменьшением стимулирующего влияния на симпатическую иннервацию. уменьшается выработка альдестерона, что приводит к меньшей задержке в организме ионов натрия и сокращению объема экстрацелюлярной жидкости. Все приводит к снижению периферического сопротивления, вследствие чего понижается давление. Сердечный выброс и частота существенно не меняются. Так же каптоприл замедляет инактивация некоторых вазодилотаторов (брадикинин, простациклин, простагландин Е2 ), что так же вызывает снижение давления.
Из ЖКТ всасывается хорошо, быстро метаболизируется. В ЦНС не проникает, через плаценту не проходит. Выводится почками.
Показания к пременению – АГ, застойная СН, ИБС. Комбинируется с диуретиками, β-аб, вазодилататорами миотропного действия.
Побочные действия: аллергические реакции, нарушение вкусового ощущения, ангионевротический отек, тахикардия, сухой кашель.
Эналаприла малеат (берлиприл, ренитек, эднит). Действие аналогично действию каптоприла. Активнее каптоприла. Продолжительность действия более 24ч. Хорошо всасывается из пищеварительного тракта. Выделяется почками. Побочные действия аналогичны каптоприлу, но отмечаются реже.
Лозартан (козаар). Устраняет все эффекты ангиотензина II ( вазопрессорное действие, повышение продукции альдестерона, стимуляцию адренергическую иннервацию и тд). Понижает ад посредством понижения периферического давления. Обладает диуретическим эффектом.
Показания: АГ, ХСН.
Побочные эффекты: головная боль, головокружения, аллергические реакции.
Противопоказания: беременность, лактация, непереносимость к компонентам препарата.
Вопрос 3. Этиловый спирт. Тетурам.
Спирт этиловый является типичным веществом наркотического типа действия. Он оказывает общее угнетающее влияние на ЦНС. Кроме того, при местном применение спирт этиловый обладает выраженным антисептическим действием.
При приеме внутрь быстро всасывается в основном в тонкой кишке и около 20% в желудке. Скорость абсорбции в значительной степени зависит от характера содержимого ЖКТ и интенсивности перистальтики. Особенно быстро резорбтивное действие спирта наступает натощак. Жиры и углеводы заметно задерживают его всасывание
В организме 90% введенного количества метаболизируется до СО2 и воды. В печени происходит окисление спирта, что сопровождается высвобождением значительного количества энегрии. При длительном применении может наблюдаться индукция ферментов печени, при которой скорость инактивации возрастает.
В неизмененном виде выделяется легкими, почками и потовыми железами.
Действие направленно в основном на цнс \. Он оказывает на нее угнетающее влияние, усиливающееся с увеличением концентриции этиового спирта в крови и тканях мозга. Проявляется это в виде основных стадий: 1) стадия возбуждения; 2) стадия наркоза; 3) агональной стадии
Стадия возбуждения. Результат угнетения тормозных механизмов мозга. Хорошо выражена и продолжительна. Возникает эфория, повышается настроение, человек становится общительным, говорливым. Психомотроные реакции при этом нарушены, резко страдают поведение, самоконтроль, адекватная оценка окружающей обстановки; работоспособность понижена.
Стадия анальгезии. Наступает при повышении концентрации в крови. Угнетаются спинальные рефлекс. Наступает стадия наркоза, которая не продолжительна и вскоре переходит в агональную стадию. Небольшая наркотическая широта, а также выраженная стадия возбуждения не позволяют использовать этиловый спирт в качестве средства для наркоза.
Одно из проявлений центрального действия спирта – его влияние на теплорегуляцию, заключающееся в повышение теплоотдачи ( за счет расширения сосудов кожи как следствие угнетение сосудистого центра). Поэтому на холоде он способствует переохлаждению. Субьективное ощущение ткпла после применения спирта связано с расширением кожных сосудов, не сопровождается общим повышением температуры.
Мочегонное действие спирта также имеет центральный генез (снижается продукция АДГ).
Оказывает выраженное действие на ЖКТ – усиливает секреторную активность слюнных и желудочных желез. Это являетя результатом психогенного, рефлекторного, а такжк прямого действия на железы.
Прием спиртных напитков может привести к острому отравлению, стапень которого зависит от концентразии в крови. Опьянение наступает ориентировочно при концентрации 1-2 г/л, при 3-4 г/л развивается выраженная интоксикация, 5-8 г/л – смертельная концентрация.
При лечение алкогольной комы прежде всего следует наладить адекватное дыхание. Для уменьшение секреции слюнных и бронхиальных желез вводят атропин. При необходимости ИВЛ. Целесообразно также введение аналептиков. При гемодинамических нарушениях проводят симптоматическую терапию. Следует промыть желудок. При тяжелом состояние – гемодиализ.
Алкоголизм – хроническое отравление спиртом. Характеризуется разнообразной симптоматикой. Особенно сильно страдает интеллект: снижается работоспособность, внимание, память. Могут возникнуть психические расстройства.
При лечение наобходимо постепенный отказ от приема алкоголя, психотерапия. Медикаментозное лечение – тетурам (антабус, дисульфирам). Назначают с сочетании с приемом небольших количеств спирта. Механизм действия заключается в задержке окисления спиртана уровне ацетальдегида. Накопление последнего в организме вызывает интоксикацию, которая сопровождается весьма тягостными ощущениями. Возникают чуство страха, боли в области сердца, головная боль, гипотензия, обидьное потоотделение, тошнота, рвота.
НЕ РЕКОМЕНДУЕТСЯ В ВОЗРАСТЕ СТАРШЕ 50 ЛЕТ, А ТАКЖЕ ПРИ СС-ЗАБОЛЕВНИЯХ, ПАТОЛОГИИ ПЕЧЕНИ, ПОЧЕК, ОБМЕНА ВЕЩЕСТВ.
Препарат тетурама пролонгированного действия – эспераль.
Рвотное средство центрального действия - апоморфин.
Билет 38.точно как не помню.
1-вегетативная нервная система, синапсы там, передача, какие лекарства где на какие рецепторы влияют, миметики, литики.
2-опиатные лекарства, механизм.
3-антикоагулянты, прямые и непрямые, гепарин как действует
Вопрос 1. Вегетативная нервная система.
Вегетативная нервная система — отдел нервной системы, регулирующий деятельность внутренних органов, желёз внутренней и внешней секреции, кровеносных и лимфатических сосудов. Играет ведущую роль в поддержании постоянства внутренней среды организма и в приспособительных реакциях всех позвоночных.
Анатомически и функционально вегетативная нервная система подразделяется на симпатическую, парасимпатическую и метасимпатическую. Симпатические и парасимпатические центры находятся под контролем коры больших полушарий и гипоталамических центров.
В симпатическом и парасимпатическом отделах имеются центральная и периферическая части. Центральную часть образуют тела нейронов, лежащих в спинном и головном мозге. Эти скопления нервных клеток получили название вегетативных ядер. Отходящие от ядер волокна, вегетативные ганглии, лежащие за пределами центральной нервной системы, и нервные сплетения в стенках внутренних органов образуют периферическую часть вегетативной нервной системы.
Симпатические ядра расположены в спинном мозге. Отходящие от него нервные волокна заканчиваются за пределами спинного мозга в симпатических узлах, от которых берут начало нервные волокна. Эти волокна подходят ко всем органам.
Парасимпатические ядра лежат в среднем и продолговатом мозге и в крестцовой части спинного мозга. Нервные волокна от ядер продолговатого мозга входят в состав блуждающих нервов. От ядер крестцовой части нервные волокна идут к кишечнику, органам выделения.
Метасимпатическая нервная система представлена нервными сплетениями и мелкими ганглиями в стенках пищеварительного тракта, мочевого пузыря, сердца и некоторых других органов.
Деятельность вегетативной нервной системы не зависит от воли человека.
Симпатическая нервная система усиливает обмен веществ, повышает возбуждаемость большинства тканей, мобилизует силы организма на активную деятельность. Парасимпатическая система способствует восстановлению израсходованных запасов энергии, регулирует работу организма во время сна.
Под контролем автономной системы находятся органы кровообращения, дыхания, пищеварения, выделения, размножения, а также обмен веществ и рост. Фактически эфферентный отдел ВНС осуществляет нервную регуляцию функций всех органов и тканей, кроме скелетных мышц, которыми управляет соматическая нервная система.
Строение рефлекторных дуг вегетативного отдела отличается от строения рефлекторных дуг соматической части нервной системы. В рефлекторной дуге вегетативной части нервной системы эфферентное звено состоит не из одного нейрона, а из двух, один из которых находится вне ЦНС. В целом простая вегетативная рефлекторная дуга представлена тремя нейронами.
Первое звено рефлекторной дуги — это чувствительный нейрон, тело которого располагается в спинномозговых узлах и в чувствительных узлах черепных нервов. Периферический отросток такого нейрона, имеющий чувствительное окончание — рецептор, берёт начало в органах и тканях. Центральный отросток в составе задних корешков спинномозговых нервов или чувствительных корешков черепных нервов направляется к соответствующим ядрам в спинной или головной мозг.
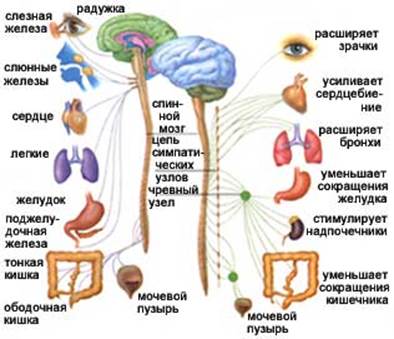 Второе звено рефлекторной дуги является эфферентным, поскольку несёт импульсы из спинного или головного мозга к рабочему органу. Этот эфферентный путь вегетативной рефлекторной дуги представлен двумя нейронами. Первый из этих нейронов, второй по счёту в простой вегетативной рефлекторной дуге, располагается в вегетативных ядрах ЦНС. Его можно называть вставочным, так как он находится между чувствительным (афферентным) звеном рефлекторной дуги и вторым (эфферентным) нейроном эфферентного пути.
Второе звено рефлекторной дуги является эфферентным, поскольку несёт импульсы из спинного или головного мозга к рабочему органу. Этот эфферентный путь вегетативной рефлекторной дуги представлен двумя нейронами. Первый из этих нейронов, второй по счёту в простой вегетативной рефлекторной дуге, располагается в вегетативных ядрах ЦНС. Его можно называть вставочным, так как он находится между чувствительным (афферентным) звеном рефлекторной дуги и вторым (эфферентным) нейроном эфферентного пути.
Эффекторный нейрон представляет собой третий нейрон вегетативной рефлекторной дуги. Тела эффекторных (третьих) нейронов лежат в периферических узлах вегетативной нервной системы (симпатический ствол, вегетативные узлы черепных нервов, узлы внеорганных и внутриорганных вегетативных сплетений). Отростки этих нейронов направляются к органам и тканям в составе органных вегетативных или смешанных нервов. Заканчиваются постганглионарные нервные волокна на гладких мышцах, железа́х и в других тканях соответствующими концевыми нервными аппаратами.

Вопрос 2 опиоидные лекарства
Фармакологические эффекты опиоидных анельгетиков и их антагонистов обусловлен взаимодействием с опиоидными рецепторами, которые обнаружены как в ЦНС, так и в периферических тканях.
Опиоидные анальгетики оказывают выраженное угнетающее влияние на ЦНС. Оно проявляется анальгетическим, снотворным проивокашлевым действием. Кроме того, большинство из них вызывают изменение настроения (возникает эфория) и вызывают лекарственную зависимость.
Широкое распространение в медицине получил алкалоид морфин, выделяемый из опия. По химической структуре одни алкалоиды опия относятся к производным фенантрена (морфин, кодеин и др), другие к – к производным изохинолина.
Для производных фенантрена характерно в основном угнетающее действие на ЦНС( анальгетическое, противокашлевое), а для алкалоидов изохинолинового ряда (папаверин и др) – прямое спазмолитическое действие на гладкие мышцы.
Рассмотрим механизм действия опиоидных препаратов на примере морфина. Основным эффектом морфина является болеутоляющий. Другие виды чувствительности при применение терапевтических доз не подавляет.
Механизм болеутоляющего действия выяснен не полностью.Тем не менее есть все основания считать, что он складывается из следующих составляющих: 1) угнетения процесса межнейронной передачи болевых импульсов в центральной части афферентного пути и 2)нарушение субьективно-эмоциональноо восприятия, оценки боли и реакции на нее.
Механизм болеутоляющего действия морфина обусловлен его взаимодействием с опиоидными рецепторами, антагонистами которых он является. Стимуляция морфином опиодных рецепторов проявляется активацией эндогенной антиноцицептивнной системы и нарушением межнейронной передачи болевых стимулов на различных уровнях ЦНС. Существенное значение имеет прямое угнетение морфином спинальных нейронов. При этом происходит нарушение межнейронной передачи на уровни задних рогов (с первичных афферентных волокон на вставочные нейроны). Также происходит усиление нисходящих тормозных влияний. Эти виды действия локализуются как на постсинаптических, так и на уровне пресинаптических окончаний. В последнем случае воздействуя на пресинаптические окончания, морфин уменьшает высвобождение медиаторов, принимающих участие в передаче ноцицептивных стимулов. Торможение постсинапрических нейронов обусловлено их гипеполярицацие за счет активации К – каналов. Нарушение морфином межнейронной передачи в спинном мозге снижает интенсивность импульсов, поступающих в восходящие афферентные пути, а также уменьшает двигательные и вегетативные реакции.
Изменение восприятия боли связанно, по-видимому, не только с уменьшением поступления болевых импульсов к вышележащим отделам, но также с успокаивающем действием морфина. Последнее, очевидно, сказывается на оценке боли и ее эмоциональной окраске, что имеет важное значение для двигательных и вегетативных проявлений боли.
Успокаивающее действие морфина может быть связано с его влиянием на нейроны коры головного мозга, на активирующую восходящую ретикулярную формацию ствола головного мозга, а также на лимбическую систему и гипоталамус.
Одно из типичных проявлений психотропного действия морфина – вызываемое им состояние эфории, которая заключается в повышенном настроении, ощущении душевного комфорта, положительном восприятии окружающей обстановки.
В терапевтических дозах вызывает сонливость, способствует развитию сна. Снижает температуру тела(при введение больших доз). Это связано с угнетением центра терморегуляции, расположенном в гипоталамусе. В месте с тем, морфин оказывает стимулирующее действие на гипоталамус, в частности на выработку АДГ, что проявляется снижением диуреза. Воздействие на вышележащие отделв ЦНС вызывает вторичное возбуждение центров глазодвигательного нерва, что проявляется сужением зрачка. Воздействие морфина на продолговатый мозг проявляется угнетением дыхательного центра, снижением его чувствительности к углекислоте и рефлекторным воздействиям. Угнетающе действует на центральные звенья кашлевого рефлекса. На рвотный рефлекс, как правило, действует угнетающе, однако, в части случаев может вызвать тошноту и рвоту. Возбуждает центры блуждающего нерва, в следствие чего возникает брадикардия. На сосудодвигательный центр почти не влияет. Спиномозговые рефлексы при введение терапевтических доз обычно не изменяются, в больших дозах – угнетаются. Повышает тонус гладких мышц. Со стороны ЖКТ наблюдается повышение тонуса сфинктеров и кишечника, снижение перистальтики, увеличение сегментации кишечника. Кроме того, уменьшается секреция поджелудочной железы и выделение желчи. В итоге развивается обстипация.
Из ЖКТ всасывается недостаточно хорошо. Кроме того, значительная часть инактивируется в печени при первом прохождении через нее. В связи с этим препарат вводят обычно парентерально. Длительность действия 4-6 часов. Выводится в неизмененном виде почками и небольшое количество через ЖКТ.
Применяются для премедикации и местном обезболивание. Проникают через плацентарный барьер и угнетают дыхательный центр плода. Приболях вызванных спазмами желчных протоков, мочеточников, ЯБЖ, язве 12пк, кишечных коликах показано применение промедола и омнопона, так как они меньше чем морфин, повышают тонус гладких мышц.
Из побочных действий могут быть тошнота, рвота, брадикардия, запор. Осторожно применять у больных с ДН, при нарушении функций печени. Противопоказаны детям до 3 лет, в старческом возрасте.
Вопрос 3. Антикоагулянты. Гепарин.
По направлению действия антикоагулянты относятся к 2 основным группам:
1. Прямого действия:
· Гепарин
· Фраксипарин
· Эноксапарин
· Лепирудин
2. Непрямого действия:
· неодикумарин
· Синкумарир
· Варфарин
· Фенилин
К антикоагулянтам прямого действия относится гепарин – естественное противосвертывающее вещество, образующееся в организме тучными клетками. Он расценивается как кофактор антитромбина III. В плазме гепарин активирует последний, ускоряя его противосвертывающее действие. При этом нейтрализуется ряд факторов, активирующих свертывание . Нарушается переход протромбина в тромбин.
Эффективен про парентеральном введении. Действие наступает быстро и в зависимости от дозы продолжается от 2 до 6 часов. Инактивируется в печени ферментом гепариназой.
Выпускают также для наружного применения при флебитах, тромбофлебитах, варикозных язвах конечностей, подкожных гематомах.
Антогонистом является протамина сульфат.
Антикоагулянты непрямого действия. Антагонисты витамина К. Принцип действия заключается в том, что они ингибируют редуктазу эпоксида витамина К, что блокирует синтез факторов II, VIII, IX, X. Таким образом они угнетают в печени зависимый от витамина К синтез протромбина. Действуют только в условиях целостного организма. Активны при энтеральном введении. Характерен латентный период и постепенное нарастание эффекта. Максимальный эффект через 1-2 часа, продолжительность действия 2-4 дней. Характерна кумуляция. Антагонист – витамин К.
Билет 39
1. Синаптическая структура как мишень фармакологического воздействия. Локализация и функциональное значение М-, Н-холинорецепторов, альфа- и бета-адренорецепторов. Агонисты и антагонисты рецепторов.
2. Нестероидные медленно действующие противоворевматические средства. Сравнительная характеристика, механизм действия, собенности фармакокинетики – хлорохин (хингамин), пеницилламн (купренил), сульфасалазин, лефлуномид (арава). Показания к назначению, побочное действие.
3. -
Вопрос 1. Синаптическая структура как мишень фармакологического воздействия. Локализация и функциональное значение М-, Н-холинорецепторов, альфа- и бета-адренорецепторов. Агонисты и антагонисты рецепторов.
В качестве «мишеней» для лекарственных средств служат рецепторы, ионные каналы, ферменты, транспортные системы и гены. Рецепторами называют активные группировки макромолекулсубстратов, с которыми взаимодействует вещество.
Виды рецепторов:
1) Рецепторы, осуществляющие контроль за функционирование ионных каналов. К этому типу рецепторов относятся инорецепторы, ГАМКА-рецепторы, глутаминовые рецепторы.
2) Рецепторы, сопряженные с эффектом через систему «G-белки - вторичные посредники» или «G-белки –ионные каналы» Такие рецепторы имебтся для многих гормонов и медиаторов (м-холинорецепторы, адренорецепторы)
3) Рецепторы, осуществляющие прямой контроль функций эфферентного фермента. Они непосредственно связаны с тирозинкиназой и регулируют фосфорилирование белков. По такому принципу устроены рецепторы инсулина, ряда факторов роста.
4) Рецепторы, контролирующие транслокацию ДНК. В отличие от мембранных рецепторов, это внутриклеточные рецепторы (растворимые цитозольные или ядерные белки). С такими рецепторами взаимодействуют стероидные и тиреоидные гормоны.
Рассматривая действие веществ на постсинаптические рецепторы, следует отметить возможность аллостерического происхождения. Аллостерическое взаимодействие с рецептором не вызывает «сигнала» Происходит, однако модуляция основного медиаторного эффекта, который может как усиливаться, так и ослабляться. Создание веществ такого типа открывает новые возможности регуляции функций ЦНС. Особенности нейромедиаторов аллостерического типа являются то, что они не оказывают прямого действия на основную медиаторную передачу, а лишь видоизменяют ее в желаемом направлении.
Важную роль для понимания механизмов регуляции синаптической передачи сыграло открытие пресинаптических рецепторов. Были изучены пути гомотропной ауторегуляции(действие выделяющего медиатора на пресинаптичекие рецепторы того же нервного окончания) и гетеротропной регуляции ( пресинаптическая регуляция за счетдругого медиатора) высвобождения медиаторов, что позволило по-новому оценить особенности действия многих веществ. Эти сведения послужили также основой для целенаправленного поиска ряда препаратов.
Вещества, которые при взаимодействие со спецефическим рецептором вызывают в них изменения, приводящие к биологическому эффекту, называют агонистами (они обладают внутренней активностью). Стимулирующее действие агонистов на рецепторы можит приводить к активации или угнетению функций клетки. Если агонист взаимодействуя с рецепторами , вызывает максимальный эффект, его называют полным агонистом. В отличие от последнего частичные агонисты при взаимодействии с теми же рецепторами не вызывают максимального эффекта. Вещества, связывающиеся с рецепторами, но не вызывающие их стимуляцию, называют антагонистами. Если они занимают те же рецепторы, что и агонисты, то речь идет о конкурентных антагонистах, если нет, то о неконкурентных антагонистах.
Вопрос 2. Нестероидные медленно действующие противоворевматические средства. Сравнительная характеристика, механизм действия, собенности фармакокинетики – хлорохин (хингамин), пеницилламн (купренил), сульфасалазин, лефлуномид (арава). Показания к назначению, побочное действие.
Противоревмати́ческие сре́дства
условное обозначение лекарственных препаратов, относящихся к различным фармакологическим группам и применяемым при ревматических заболеваниях. Их назначают при воспалительных, дистрофических и метаболических поражениях суставов и позвоночника, диффузных заболеваниях соединительной ткани и системных васкулитах.
К противоревматическим относят Противовоспалительные средства, иммунокорригирующие средства, противоревматоидные, хондропротективные и Противоподагрические средства.
Противовоспалительные средства используются в ревматологии очень широко. Наибольшее распространение получили нестероидные противовоспалительные средства, обладающие высокой противовоспалительной активностью и вызывающие относительно небольшое число побочных реакций, — индометацин, ортофен (диклофенак натрий, вольтарен), напроксен (напросин), пироксикам и др. Несмотря на выраженную противовоспалительную активность, все реже (особенно при необходимости длительного приема) применяются ацетилсалициловая кислота (аспирин) и производные пиразолона (бутадион и др.). Это связано с относительно большим числом и выраженностью осложнений, свойственных этим препаратам.
Противоревматоидные средства аминохинолиновые производные, препараты золота, пеницилламин и салазосульфапиридин — используются обычно в лечении ревматоидного артрита. Эти средства характеризуются отсутствием прямого противовоспалительного эффекта, разнообразным (пока плохо изученным) влиянием на иммунную систему. Механизм действия противоревматоидных средств при ревматоидном артрите пока не выяснен. Характерно медленное, постепенное (в течение нескольких месяцев) развитие положительного клинического эффекта вплоть до полной ремиссии. В связи с этим противоревматоидные препараты называют еще базисными, медленно действующими. Клиническая эффективность всех противоревматоидных средств примерно одинакова, однако по переносимости лучшими считаются аминохинолиновые препараты, салазосульфапиридин и его аналог салазопиридазин. Основным показанием к назначению противоревматоидных средств является недостаточная эффективность противовоспалительных препаратов.
К аминохинолиновым препаратам относят хингамин (делагил, хлорохин, резохин) и гидроксихлорохин (плаквенил). Их применяют в суточной дозе 0,25 г (хингамин) и 0,2—0,4 г (гидроксихлорохин). Первые признаки благоприятного клинического эффекта наступают обычно не ранее чем через 2—3 мес. от начала лечения, а максимальный эффект — через 6—10 мес. Наиболее серьезным осложнением при длительном лечении аминохинолиновыми препаратами является пигментнаяретинопатия. Поэтому все больные, получающие хингамин и гидроксихлорохин, должны регулярно осматриваться офтальмологом (1 раз в 3—4 мес.). Помимо ревматоидного артрита аминохинолиновые препараты используются для лечения таких болезней, как ревматизм и хронические варианты течения системной красной волчанки.
Пеницилламин (купренил, металкаптаза) назначают больным ревматоидным артритом в начальной дозе 125—250 мг внутрь в один прием. При хорошей переносимости через 1—11/2 мес. суточную дозу увеличивают на 125—250 мг. Максимальное улучшение наступает обычно не ранее чем через 4—6 мес. При отсутствии желаемого эффекта возможно повышение суточной дозы пеницилламина еще на 125—250 мг. Этот препарат чаще, чем другие противоревматоидные средства, вызывает побочные эффекты, среди которых наиболее серьезны поражения почек и различные цитопении (угнетение кроветворения). Необходим регулярный (не реже 2 раз в месяц) контроль — общие анализы крови и мочи. В ревматологии пеницилламин используется также для лечения системной склеродермии.
Билет 29
1.Взаимодействие лсклассифицир.а. По конечному:кач-ому рез-ту: НЕрациональное → ↑ патологических реакций,рациональное → ↑ желаемого терап. Рез-та;
б.колич-му рез-ту: синергизм,антагонизм, синерго-антагонизм;
↑ фармакотерапевт. Леч. (ГБ: тиазидный диуретик + антагонист кальция; антагонист кальция дигидропиридинового ряда + β-адреноблокатор; антагонист кальция + ингибитор АПФ)↓токсич. Дей-ия или др. побоч.эффектов: антидотная терапия, АХЭ + М-хбл, Токсич. эффект (гентамицин+фуросемид → ото- и вестибулотоксические;
|
Просмотров 956 |
|
|
